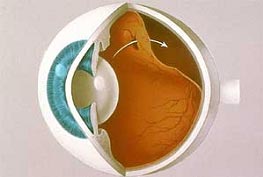
Welche Funktion hat die Netzhaut? / Was ist eine Netzhautablösung?
In der Netzhaut befinden sich die für die Bildentstehung verantwortlichen Sinneszellen (Stäbchen und Zapfen) des Auges. Die Netzhaut gehört zu den hinteren Augenabschnitten und ist tief im Augeninneren lokalisiert. Die Sinneszellen, da sie ständig aktiv sein müssen, um das Bild der uns umgebenden Umwelt zu erzeugen, haben einen extrem hohen Nährstoffbedarf.
Diese permanent benötigten Nährstoffe werden, einerseits durch Gefäße innerhalb der Schicht der Netzhaut zu den Sinneszellen transportiert (Störungen dieses Versorgungsweges – siehe Gefäßverschlüsse) andererseits befindet sich unter der Netzhaut eine äußerst gefäßreiche Schicht (die Aderhaut), welche ebenfalls zur Ernährung der Sinneszellen dient.
Bei einer Netzhautablösung kommt es zu einer breitflächigen Trennung/Abhebung der Netzhaut von der darunterliegenden, sie versorgenden Aderhaut, indem Flüssigkeit zwischen Netzhaut und Aderhaut tritt.
| |
 |
|
 |
Wie entsteht eine Netzhautablösung?
Die häufigste und typischste Ursache für die Entstehung einer Netzhautablösung ist ein (meist kleiner) Defekt (ein kleines Loch oder ein kleiner Riss) innerhalb der Netzhaut = regmatogene Netzhautablösung
Andere Ursachen sind ein kräftiger Zug an der Netzhaut = traktive Netzhautablösung
(wie er durch Narbenstränge nach penetrierenden Verletzungen oder bei weit fortgeschrittenen Augenveränderungen bei schwerer Zuckerkrankheit entstehen kann) oder aber durch eine massive Flüssigkeitsansammlung zwischen Netzhaut und Aderhaut = exudative Netzhautablösung
(im Rahmen anderer krankhafter Prozesse am Auge z.B.. Entzündungen oder Tumoren).
Wie entstehen kleine Netzhautlöcher?
Netzhautlöcher entstehen zumeist in den peripheren Randbereichen der Netzhaut. Dort befinden sich z.T. Areale (gittrige Netzhautdegenerationen) einer anlagebedingten Verdünnung der Netzhaut, wobei hier Personen mit einer höheren Kurzsichtigkeit (Brillengläser sind stärker als – 4 Dioptrien) etwas stärker gefährdet sind.
Auch vorausgegangenen Augenverletzungen (Prellung, schwerere Fremdkörperverletzung) aber auch stattgehabten Augenoperationen können zu einer lokalen Schädigung der Netzhaut mit Entstehung von Netzhautlöchern und letztlich zu einer Netzhautablösung führen.
Nicht jede Netzhautverdünnung führt jedoch zwangsläufig zu einem Netzhautloch und nicht jedes Netzhautloch führt zwangsläufig zu einer Netzhautablösung. Ein weiterer wichtiger Faktor für die Entstehung einer Netzhautablösung bildet der das Augeninnere ausfüllende so genannte Glaskörper und ein diesen Glaskörper umgebendes feines Häutchen (Glaskörper-Grenzmembran).
In jungen Jahren ist der Glaskörper ein homogenes Gelee, das feine Häutchen liegt der Netzhautoberfläche an. Im fortgeschrittenem Lebensalter (etwa zwischen dem fünfzigsten und sechzigsten Lebensjahr) „verflüssigt sich der Glaskörper und das feine Häutchen löst sich von der Netzhautoberfläche ab. In Bereichen verdünnter oder vorgeschädigter Netzhaut (bzw. in Bereichen in denen eine festere Verbindung zur Netzhaut besteht) können im Rahmen dieses Ablösungsprozesses (Ablösung des feinen Häutchens von der Netzhautoberfläche = Abhebung der Glaskörper-Grenzmembran) kleine Löcher in die Netzhaut „gerissen“ werden.
Fließen dann verflüssigte Anteile des Glaskörpers über das entstandene Loch unter die Netzhaut, entsteht eine regmatogene Netzhautablösung.
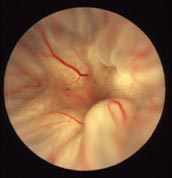
Wie bemerken Sie eine Netzhautablösung?
Ausdruck des vorbeschriebenen Zuges an der Netzhaut (im Rahmen der Ablösung der Glaskörper-Grenzmembran) können im Dunkeln plötzlich auftretende Lichtblitze sein. Sie sind noch kein Ausdruck einer Netzhautablösung und können auch bei unkompliziert und ohne Schaden ablaufender Abhebung der Glaskörper-Grenzmembran auftreten. Treten zu den Lichtblitzen (oder unabhängig von ihnen) plötzlich viele kleine schwarze Punkte auf („wie eine Art Russregen“) bzw. entsteht ein größerer sich bewegender schwarzer Punkt, kann dies Ausdruck eines entstandenen Netzhautloches (Foramen) sein.
Wie bereits erwähnt, ist ein Netzhautloch nicht gleichbedeutend mit einer Netzhautablösung. Es besteht aber eine deutliche Gefahr für die Entstehung einer Netzhautablösung!
Bereits beim Auftreten von Lichtblitzen, in jeden Fall beim Erscheinen von Russregen, Russschwaden, sollte der Augenhintergrund (mit weitgestellter Pupille) bis in die äußersten Randbereiche durch einen Augenarzt kontrolliert werden.
Ausdruck einer sich entwickelnden Netzhautablösung ist eine mehr oder weniger schnell voranschreitende schwarze Wand (ähnlich einem dunklen Vorhang, der sowohl von oben, unten rechts oder links kommen kann). Zu Beginn ist das Sehen durch die schwarze Wand nur in den Randbereichen gestört (dort befinden sich zumeist die ursächlichen Netzhautlöcher, von dort beginnt die Netzhautablösung und setzt sich zum Zentrum fort).
Erreicht die Netzhautablösung das Sehzentrum (Makula) kommt es zu einer plötzlichen sehr ausgeprägten Sehminderung (z.T., wenn die gesamte Netzhaut abgelöst ist, kann nur noch Lichtschein auf dem betroffenen Auge wahrgenommen werden).
Teilweise werden die eigentlich recht typischen Symptome erst sehr spät vom Patienten bemerkt. Grund hierfür ist, dass das Bild unserer Umgebung, welches wir Sehen, von beiden Augen erzeugt wird. Die Seheinschränkung eines Auges („mit beiden Augen zusammen wird ja noch gut gesehen“) kann so fast unbemerkt bleiben. Besonders, wenn zunächst nur Randbereiche und noch nicht das Sehzentrum betroffen ist.
Daher ist es ratsam, insbesondere bei Symptomen wie bestehende Lichtblitze, bewusst jedes Auge einzeln (Abdecken des anderen Auges) auf eine Einschränkung im Gesichtsfeld (schwarze Wand) zu prüfen.
Wird eine beginnende schwarze Wand bemerkt, ist eine umgehende Vorstellung beim Augenarzt erforderlich.
Bestätigt sich der Verdacht der Netzhautablösung erfolgt eine stationäre Einweisung zur operativen Behandlung mit dem Ziel der Wiederanlage der Netzhaut.
Welche Möglichkeiten zur operativen Wiederanlage der Netzhaut gibt es?
Die zwar symptomatisch (mit Blitzen) sonst aber unkompliziert ablaufende Ablösung der Glaskörper-Grenzmembran ist beobachtungs- jedoch nicht therapiebedürftig.
Sind durch die Abhebung der Glaskörper-Grenzmembran kleine Löcher in der Netzhaut entstanden, die Netzhaut selbst ist jedoch noch anliegend, muss durch den behandelnden Augenarzt bzw. die Augenklinik entschieden werden, wie groß (in Abhängigkeit von der Größe, der Anzahl, der Form, der Lokalisation der Netzhautlöcher bzw. zusätzlich bestehende Veränderungen) die Gefahr für eine Netzhautablösung ist und welche Maßnahmen ergriffen werden müssen, um durch eine ausreichend Stabilisierung der Netzhaut die Gefahr einer Netzhautablösung zu minimieren.
Hier kommt neben einer engmaschigen Kontrolle (bei winzigen runden kaum gefährlichen Löchern), eine Umstellung des Netzhautloches mit Laserherden in Frage. Die Laserherde führen zu kleinen Narben, die die Netzhaut mit der darunterliegenden Schicht sozusagen „verschweißt“. Es wird also eine festere Verbindung im Bereich des Loches geschaffen, was eine Netzhautablösung verhindern kann. Diese Laserbehandlung wird ambulant durchgeführt. Man kann als am selben Tag wieder nach Hause gehen. Wichtig ist jedoch, dass die Laserherde ihre Festigkeit erst nach einigen Tagen entwickeln (nach Ausbildung der kleinen Narben) bis dahin sollten keine körperliche Anstrengungen erfolgen.
Für andere – operative - Eingriffe zur Sicherung der Netzhaut ist eine stationäre Aufnahme erforderlich. Dies kann durch sogenannte „Kälteherde“ (führen ebenfalls zu einer etwas breitflächigeren Narbenbildung) oder durch eindellende oder kombinierte Operationen erfolgen.
Ist die Netzhaut abgelöst, ist in jedem Fall eine operative stationäre Behandlung notwendig. Die Wahl der möglichen verschiedenen Operationsmethoden (eindellende Operationen, Kälteherde, Entfernung des Glaskörpers, Endotamponade bzw. deren Kombination) richtet sich nach dem Ausmaß, der Lokalisation des Netzhautloches, Voroperationen, zusätzliche Augenerkrankungen bzw. dem Zeitintervall seit wann die Netzhautablösung bereits besteht. Nach erfolgreicher operativer Wiederanlage der Netzhaut ist es von äußerster Bedeutung für mindestens 6-8 Wochen größere körperliche Anstrengung zu meiden. Die Netzhaut benötigt einige Zeit sich wieder ausreichend zu stabilisieren, andernfalls besteht die Gefahr einer erneuten Ablösung der Netzhaut.
Prognose einer Netzhautablösung?
Ist das Sehzentrum (Makula) bereits abgelöst, kann auch nach operativer Wiederanlage der Netzhaut die Sehleistung des Auges nicht wieder voll hergestellt werden. (Die zentralen Sinneszellen reagieren äußerst empfindlich auf Unterbrechungen der Nährstoffzufuhr sie werden durch die (wenn auch nur vorübergehende) Versorgungsstörung unwiderruflich (irreparabel) geschädigt.
Bei beginnenden Netzhautablösungen (bei denen zunächst nur periphere Randbereiche betroffen sind) die frühzeitig erkannt und operativ versorgt werden, ist die Prognose deutlich besser. In diesen Fällen muß es nicht zu einer Minderung der Sehleistung kommen.
Allgemein ist die Prognose, hinsichtlich des Erfolges einer operativen Wiederanlage der Netzhaut (die leider auch heute unter modernen Operationsmethoden noch nicht bei jedem Patienten und auch nicht immer dauerhaft möglich ist), bei schon länger bestehender Netzhautablösung deutlich schlechter, als bei „frischen“ nur wenige Stunden oder ein oder zwei Tage alten Netzhautablösungen.
Daher ist es sehr wichtig die beschriebenen Symptome ernst zu nehmen und sich frühzeitig beim Augenarzt vorzustellen. Nur so kann eine bleibende Sehminderung, welche bis hin zur Erblindung des Auges führen kann, wenn es nicht gelingt die Netzhaut zur Wiederanlage zu bringen, verhindert werden. |